O que é a Medula Espinhal?
A medula espinal, ou medula espinhal, é uma porção alongada do sistema nervoso central e é uma continuação da medula oblonga, que se encontra dentro da coluna vertebral ao longo de seu eixo crânio-caudal dentro do canal espinhal.
Começa na junção do crânio com a primeira vértebra cervical e termina na altura entre a primeira e a segunda vértebra lombar em adultos, tem entre 44 e 46 cm de comprimento, e apresenta duas protuberâncias, uma cervical e outra espinha lombar. Na anatomia humana, a medula espinhal de pessoas de ascendência caucasiana termina entre a primeira e a segunda vértebra lombar, enquanto a medula espinhal de pessoas de ascendência negra termina ligeiramente mais abaixo, entre a segunda e a terceira vértebra lombar.
Todos os neurônios motores que inervam os músculos estão presentes na medula espinhal, bem como os neurônios eferentes. Ele também recebe todas as sensibilidades do corpo e algumas da cabeça e desempenha um papel no processamento inicial da informação de todos esses impulsos (neurônios sensoriais).
Relação embriologia e anatomia
A medula espinhal atinge seu tamanho adulto antes que o canal espinhal chegue, então até o terceiro mês de vida do feto (embriologia do sistema nervoso), ambos crescem na mesma proporção, e a medula espinhal preenche todo o canal espinhal. Após esse período, o corpo e a coluna crescem muito mais rápido que a medula espinhal, de modo que a medula espinhal está no nível L3 ao nascer. O crescimento diferencial pós-natal continua, embora em intervalos mais curtos, de modo que na idade adulta a medula espinhal ocupa uma posição no nível L1/L2 no canal espinhal. Por outro lado, os nervos espinais continuam a deixar o espaço intervertebral correspondente, o que significa que o crescimento destes nervos também verifica que os gânglios dorsais continuam a existir ao nível de cada forame intervertebral. Da coluna cervical ao sacro, as raízes dorsais e ventrais tornam-se gradualmente maiores à medida que se afastam cada vez mais de seu ponto de saída do canal espinhal.
Como resultado desse crescimento diferencial, surge outra estrutura – a cisterna lombar – que é um fundo de saco dural onde a medula espinhal está localizada principalmente após o término da medula espinhal de L1/L2 a S2. Esse pool é preenchido com coleções de raízes dorsais e ventrais que descem da medula, formando os nervos espinhais que saem nos níveis iniciais correspondentes, juntos são chamados de cauda equina. Como essa cisterna é resultado do espaço entre a medula espinhal e a dura-máter, esse local facilita o acúmulo de líquido cefalorraquidiano e é frequentemente utilizado para análise e diagnóstico de certas doenças com punção com risco mínimo de lesão – punção lombar .
A medula espinhal é ancorada pelo ligamento denteado – a extensão da aracnóide pial sobre a dura-máter – e o filamento terminal – que se estende ao longo de todo o seu comprimento no canal espinhal – na extremidade caudal da medula espinhal, com cordas que se estendem até a extremidade da medula espinhal ancorada Na dura-máter, na extremidade do saco dural, é uma extensão da pia-máter que cobre o saco medular. Este filamento terminal é composto por duas partes – o filamento interno de cerca de 15 cm (a L2) e o externo de 5 cm, e está ligado à primeira vértebra coccígea.
Vascularização
A medula espinhal é suprida por três artérias principais: a artéria espinhal anterior e as artérias espinhais posteriores pareadas. Essas artérias recebem conexões das artérias medulares anterior e posterior. Dependendo do nível da medula espinhal, esses ramos podem se originar das artérias vertebrais, artérias carótidas ascendentes ou profundas, artérias intercostais posteriores, artérias lombares ou artérias sacrais laterais.
A medula espinhal é suprida principalmente por ramos de três artérias: a artéria subclávia (segmento C1 a D2), a artéria aórtica (segmento D3 a L1) e a artéria ilíaca interna (segmento L1 a S5). Essencialmente, a vascularização é assegurada por dois sistemas: um vertical e outro horizontal. O sistema vertical é formado pelas artérias espinhais, que são ramos das artérias vertebrais:
Artéria espinhal anterior: única, correndo ao longo do sulco mediano anterior. Ele supre os dois primeiros terços da medula espinhal;
Artéria Espinhal Posterior: Existem duas, que correm ao longo do sulco póstero-lateral. Eles suprem o terço posterior da medula espinhal.
O sistema horizontal é formado pelas artérias radiculares, ramos das artérias vertebral, carótida ascendente, intercostal e lombar. A artéria radicular se divide em ramos anterior e posterior, que acompanham as raízes anterior e posterior dos nervos espinhais, respectivamente. No entanto, apenas algumas dessas artérias realmente contribuem para a vascularização da medula espinhal, as artérias espinhais. Por segmento, a artéria espinhal anterior é distribuída da seguinte forma:
Cordão cervical: 1-2 artérias;
Cordão dorsal: 1 a 2 artérias;
Medula espinhal lombossacral: 1 a 3 artérias, uma das quais é a aorta da raiz nervosa de Adamkiewicz, geralmente emerge da esquerda entre D9 e D12, e é responsável por enxaguar a metade inferior da medula espinhal.
Subsequentemente, pode haver 10 a 20 artérias espinhais. A drenagem venosa também é realizada por dois sistemas:
Vertical: composta pelas veias espinhais anterior e posterior, que percorrem o sulco mediano anterior e posterior, respectivamente;
Horizontal: Consiste nas veias radiculares anterior e posterior, que drenam para os sistemas intercostal, vertebral e ázigos.
Destaca-se a presença dos plexos venosos intraespinhais e extraespinhais (intraespinhais e extraespinhais), que se anastomosam entre si e com as veias dos sistemas vertical e horizontal.
As meninges
Assim como o restante do sistema nervoso central, a medula espinhal apresentará três meninges: a dura-máter (a camada mais externa), a aracnóide e a pia-máter (a camada mais interna). Essas meninges restringirão certos espaços entre elas:
Espaço epidural: entre o periósteo do canal medular e a dura-máter. Contém tecido adiposo e plexo venoso;
Espaço subdural: entre a dura-máter e a aracnóide. Ao nível da medula espinhal, é na verdade um espaço virtual devido à alta adesão entre a dura-máter e a aracnóide;
Espaço subaracnóideo: entre a aracnóide e a pia-máter. Contém líquido cefalorraquidiano (LCR).
A dura-máter une-se à dura-máter cranial e termina aproximadamente ao nível da segunda vértebra sacral (S2) no espaço morto (saco dural). Além disso, a extensão dele envolverá a raiz do nervo espinhal. A aracnóide possui várias trabéculas que permitem sua fixação à pia-máter. A pia-máter envolverá a medula espinhal diretamente até o cone medular (entre a primeira e a segunda vértebras lombares). A partir deste ponto, emite um filamento denominado filamento terminal. Este, após atingir o beco sem saída dural, irá perfurá-lo para receber alguma extensão da dura, chamada de filamento dural espinhal. Este continua para baixo, inserindo-se no cóccix, que agora é chamado de ligamento coccígeo. Além disso, a pia-máter emite uma extensão horizontal, o ligamento denteado, que se insere nas outras duas meninges. O fato de a medula espinhal terminar no nível L1/L2, enquanto a dura-máter e o saco aracnóide terminam no nível S2, torna o espaço subaracnóideo entre essas duas vértebras muito maior nesse nível. Portanto, esse espaço pode ser acessado com mais segurança sem o risco de lesão da medula espinhal, pois nesse nível apenas se encontra a cauda equina. Esse espaço é importante porque pode ser usado para aplicações como administração de medicamentos, injeção de contraste, coleta de líquido cefalorraquidiano e muito mais.
Sua forma e divisão
Feixes ascendentes (azul) e descendentes (vermelho) de substância branca.
A medula espinhal é circular e é atravessada por sulcos longitudinais. É plano e tem duas dilatações, ou inchaços, uma dilatação (inchaço) do pescoço (localizada na região do pescoço) e uma dilatação (inchaço) da cintura (abaixo, ocupando a região lombar). Pode ser dividido em 6 partes: parte cervical superior, expansão cervical, dorsal, expansão lombar, cone terminal e filamento terminal. Termina com o bulbo na parte superior e a coluna lombar na parte inferior.
A parte da medula espinhal que dá origem aos nervos espinhais constitui um segmento e, nesse sentido, a medula espinhal é segmentada. Existem 31 segmentos – 8 cervicais, 12 torácicos, 5 lombares, 5 sacrais e 1 cóccix. No entanto, esta segmentação não é visível e toda a estrutura aparece como um continuum longitudinal com duas ampliações (inchaço cervical e inchaço lombossacral) e uma extremidade caudal (cone medular). A presença desses dois alargamentos se deve ao maior número de neurônios e fibras que inervam as extremidades superiores e inferiores, respectivamente, nestas regiões:
Inchaço da coluna cervical – C5 a T1 da medula espinhal;
Inchaço na região lombossacral – L2 a S3 da medula espinhal.
A medula espinhal começa no forame magno e termina na segunda vértebra lombar.
A área transversal
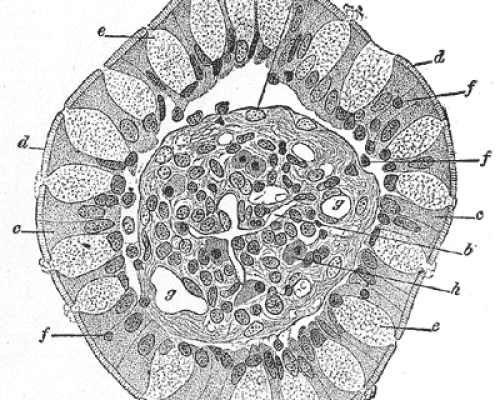
Em corte transversal, a medula espinhal consiste em uma massa cinzenta em forma de H no interior e uma aparência de borboleta cercada por uma massa branca. A substância cinzenta pode ser dividida em chifres e a substância branca pode ser dividida em esférica ou colunar.
A medula espinhal possui uma fissura mediana anterior que se estende quase até o centro; o sulco mediano posterior é menos pronunciado, mas conectado ao septo glial, estendendo-se até o canal central que a circunda. Desta forma, devido à presença dessas estruturas anterior e posterior, o bulbo pode ser dividido em metades esquerda e direita, que se comunicam apenas por um pequeno espaço próximo ao canal central, as comissuras cinzentas anterior e posterior, e depois a estas , união branca anterior. e depois.
Além dessas estruturas, existem os já mencionados sulcos anterolaterais e póstero-laterais, que permitem a divisão de cada metade esquerda e direita em três feixes ou colunas em relação à substância branca:
Cordão/coluna anterior – entre a fissura mediana anterior e o sulco anterolateral;
Fascicular/Colateral – entre os sulcos anterolateral e posterolateral;
Cabo/coluna posterior’ – entre o sulco posterolateral e o sulco mediano posterior.
Se a presença do sulco anterolateral não for considerada, o feixe anterolateral é chamado de feixe anterolateral.
Em relação à coluna posterior nas regiões cervical e torácica superior, existe um sulco intermediário posterior – este sulco se estende pelo septo glial (separando os tratos grácil e cuneiforme) que bissecciona a coluna posterior.
Em relação à substância cinzenta, é importante mencionar a presença de um corno posterior intrinsecamente sensível (cauda da vírgula) e um corno anterior intrinsecamente motor (cabeça da vírgula). Ao nível torácico, entre T1 e L3, ainda existe um corno intermediário com funções autonômicas básicas.
A medula espinhal está envolvida no processamento sensorial, motor e reflexo. As fibras aferentes entram na medula espinhal através dos gânglios espinhais dorsais e, em seguida, terminam principalmente no lado ipsilateral da medula espinhal. Eles podem alcançar sítios sinápticos em neurônios da substância cinzenta ipsilaterais ou ascender diretamente sem cruzar a medula para seus respectivos núcleos. Ao fazer isso, os neurônios secundários, por sua vez, transmitem sinais através de vias específicas para estruturas superiores.
É importante perceber que cada neurônio aferente primário produz diferentes estímulos que podem entrar em diferentes vias à medida que fazem sinapse com diferentes ramos de outros neurônios.
Os neurônios motores que inervam o músculo esquelético estão localizados no corno anterior e os neurônios autônomos pré-ganglionares estão localizados no corno medial. Os axônios desses dois neurônios saem da medula espinhal pela raiz ventral, e sua atividade é regulada por circuitos reflexos e vias descendentes cujas fibras estão localizadas na substância branca.
Certos estímulos aferentes causam consequências motoras estereotipadas e involuntárias chamadas reflexos. Muitos desses circuitos evocadores de reflexos estão contidos apenas na medula espinhal.
A substância cinzenta da medula espinhal é específica da região, de modo que o corno posterior contém neurônios sensoriais, interneurônios e de projeção; o corno anterior contém neurônios motores; e o corno intermediário contém neurônios autônomos pré-ganglionares.
O canto traseiro
O corno posterior contém principalmente interneurônios cuja extensão é limitada à medula e neurônios de projeção cuja extensão permite a presença de vias sensoriais ascendentes. Esta área de substância cinzenta tem a cabeça, pescoço e corpo, e a cabeça tem a lâmina terminal, substância gelatinosa e núcleo central. A substância gelatinosa está presente junto à lâmina terminal, como que para proteger o resto do corno, e no caso de fibras sensoriais que transmitem informações extrínsecas sobre dor e temperatura, com fibras pouco mielinizadas ou mesmo amielínicas.
Entre a gelatina e a superfície da medula, existe uma área na substância branca menos mielinizada que as demais, chamada de trato dorsolateral ou de Lisauer, que estabelece uma estreita relação com a gelatina.
O canto frontal
O corpo do corno anterior é composto principalmente por interneurônios e neurônios de projeção que transmitem informações sensoriais somáticas e viscerais, complementando a função do corno médio.
O corno anterior contém os corpos celulares dos neurônios motores que inervam o músculo esquelético. Conhecidos como neurônios motores alfa, alfa ou baixos, esses neurônios são a única maneira de o sistema nervoso controlar voluntária ou involuntariamente o movimento dos músculos cruzados. Os neurônios motores alfa são geralmente orientados longitudinalmente, com cada grupo inervando um músculo separado. Em corte transversal, eles são organizados em clusters separados uns dos outros por regiões com interneurônios. Esses grupos são organizados em: o lado medial dos músculos axiais, o lado medial dos músculos lombares e o lado lateral das extremidades (principalmente no inchaço) – isso geralmente é chamado de lâmina IX.
Outro tipo de neurônio é o neurônio motor gama, disperso em alfa. Estes inervam os músculos intrafusais, também conhecidos como neurônios motores fundidos.
As duas colunas identificáveis do corno anterior são o núcleo paraespinhal de C5 até a extremidade rostral da medula espinhal, onde os axônios que emergem desse núcleo formarão os nervos acessórios e o núcleo frênico contendo os neurônios motores que inervam o diafragma onde o diafragma A parte média da lâmina IX nos segmentos C3 a C5 do corno anterior.
O chifre médio
O corno médio contém os corpos celulares dos neurônios pré-ganglionares autônomos. Além disso, em alguns níveis, apresenta um núcleo muito importante chamado núcleo torácico ou núcleo de Clark. Este ângulo está localizado entre T1 e L3, de modo que pode ser dividido em núcleo mesolateral, núcleo mesomedial e núcleo torácico. Neurônios localizados entre S2 e S4 correspondem ao núcleo sacral parassimpático, mas não formam ângulos laterais distintos.
O núcleo torácico é cercado por um aglomerado de células grandes e está localizado na superfície posterior dos cantos T1 a L2. É importante para transmitir informações ao cerebelo (os proprioceptores inconscientes) e também desempenha um papel na transmissão de informações para o tálamo (fibras que levam ao núcleo Z).